精神医学には、一度死んで蘇った薬がある。クロザピンだ。
1960年代に合成されたこの薬は、登場直後から異彩を放っていた。従来の抗精神病薬がドーパミン受容体だけを狙い撃ちにするのに対し、クロザピンはセロトニン、ムスカリン、アドレナリンと、まるで手当たり次第に受容体へ働きかける。製薬の世界では「汚い薬」と呼ばれる部類だ。
しかしその汚さが、奇跡を生んだ。どんな薬を試しても幻声や妄想が消えない治療抵抗性の患者たちに投与すると、長年閉ざされていた意識の扉が、少しずつ開いていった。
ところが1975年、悲劇が訪れる。フィンランドでクロザピンを服用した患者が相次いで死亡した。免疫細胞が破壊される無顆粒球症という副作用が原因だった。世界は震撼し、この薬は市場から追放される。灯りかけた希望の炎は、あっけなく消えた。
しかし医師たちは忘れられなかった。あの効果は、本物だったと。
1988年、研究者ケインらが発表した臨床試験が、歴史を動かす。治療抵抗性患者における圧倒的な有効性が証明され、クロザピンは条件付きで復権を果たす。
その条件とは、定期的な血液検査だ。リスクを監視しながら使い続けるという、医師と患者の覚悟の契約。それを代償に、この薬は再び患者のもとへ帰ってきた。
今日、クロザピンは治療抵抗性統合失調症における唯一の標準治療薬であり、自殺リスクを下げるエビデンスを持つ唯一の抗精神病薬でもある。管理は煩雑で、決して扱いやすくはない。それでも、他のすべての薬が届かなかった場所へ、この薬だけが辿り着くことがある。
発見から承認までの歴史
1. 宿命からの解放:偶然が生んだパラダイムシフト (1958年)
1950年代、統合失調症治療はクロルプロマジンの発見により幕を開けたが、当時の常識では精神症状を抑えることと手の震えなどの錐体外路症状(EPS)という副作用は表裏一体の宿命と考えられていた。
そんな中、1958年に登場したのがスイスのワンダー社(現ノバルティス)が開発したクロザピン。
この物質は既存の薬を凌駕する治療効果を示しながら、EPSをほとんど引き起こさなかった。当時の研究者たちは、治療効果と運動障害を切り離すことができるという、精神医学史上最大のパラダイムシフトを目の当たりにした。
2. 栄光と、あまりに突然の転落 (1969年〜1975年)
1962年から臨床試験が開始され、1969年にオーストリアで世界初の承認。その劇的な効果から、精神科医たちは夢の薬の登場に沸き立った。
しかし、悲劇は突如として訪れる。1975年、フィンランドにおいてクロザピンを服用した患者の間で、白血球が消失する無顆粒球症が相次いで発生。16名の発症者のうち8名が死亡するという凄惨な事態を受け、開発元の製薬会社は世界市場からの自主撤退を余儀なくされた。クロザピンは、一瞬にして死の薬という烙印を押され、歴史の闇に葬られたかに見えた。
3. 沈黙の歳月と、患者たちの叫び
市場から消えた後、悲劇が起きたのは病院の診察室。クロザピンによって救われていた患者たちが、代替薬では症状を制御できず、次々と再発し、再び絶望の淵へ。 「あの薬があれば……」。患者や家族、そして臨床医たちの強い要望が、止まっていた時計の針を再び動かす。
無顆粒球症のリスクを認めつつも、それを上回る代替不可能なベネフィットがあるのではないか、という再検証が始まった。
4. 運命を変えた一戦:Kane Study (1988年)
クロザピンの運命を決定づけたのは、1988年に発表されたKaneらによる「Study 30」試験。既存のどの薬にも反応しない治療抵抗性の患者に対し、クロザピンは対照群(クロルプロマジン)を圧倒する治療成績を叩き出した。 この圧倒的な科学的エビデンスの前に、1989年、米国FDAは「厳格な血液モニタリング」を条件に、治療抵抗性統合失調症への適応でクロザピンを再承認。一度死んだ薬が、人類の医療史において初めて正式に復活を遂げた。
5. 日本での遅すぎた、しかし着実な夜明け (2009年)
世界で復活を遂げる中、日本での導入は慎重を極めた。
1996年から臨床試験が開始され、日本の医療環境下で、厳格な血液モニタリング(CPMS)が運用可能かどうかが徹底的に検証。 そして、最初の発見から半世紀、米国での復活から20年を経た2009年4月22日、ついに日本でも「クロザリル」として製造販売が承認。
それは、日本の治療抵抗性患者にとっての最後の希望が、鉄壁の安全管理体制(CPMS)と共にようやく手渡された日となった。
作用機序:Fast-off理論と錐体外路症状の回避
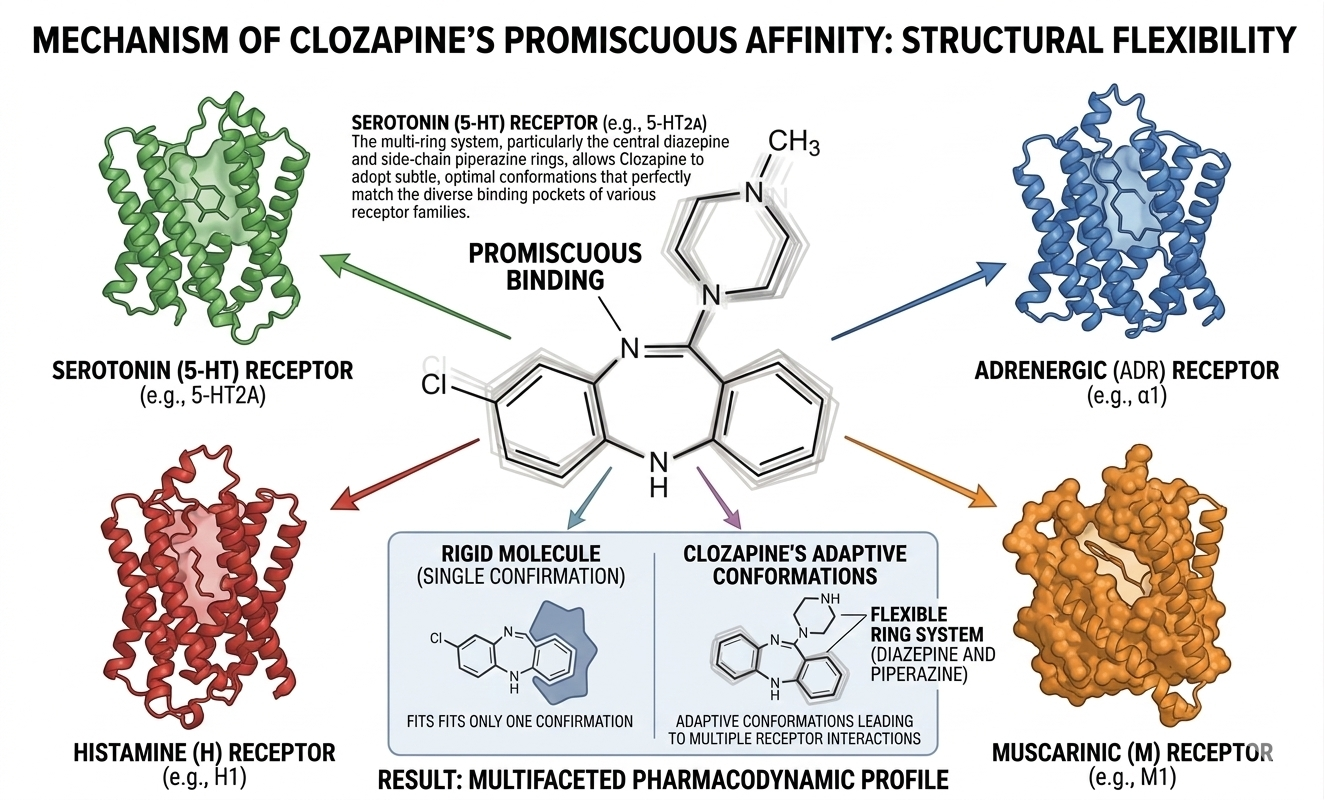
クロザピンの革命性を理解する上で最重要な概念が、Fast-off theory(速やかな解離理論)である。
ドパミンD2受容体への結合における解離定数(Kd)は、ハロペリドール(遅い解離)と比較してクロザピンでは著しく速い解離を示す。この「素早い解離」によって、生理的ドパミン放出(例:線条体での運動制御)を妨げにくくなり、錐体外路症状が生じない。一方で持続的な占拠が不要な辺縁系(抗精神病効果の場)では十分な治療効果が得られる。
治療抵抗性統合失調症では、辺縁系ドパミン伝達の過活性のみならず、グルタミン酸系(NMDA受容体低機能仮説)、GABA系の異常が複合的に関与していると考えられている。クロザピンはこれら複数系統に対してD4、5-HT2A、M1、H1を通じて多方面に作用する多受容体プロファイルを持ち、単一のD2遮断では対応できない神経回路の複合的機能不全を改善できると考えられている。

多くの抗精神病薬がドパミン受容体にガチガチにしがみつく中、このクロザピンは、必要な仕事を終えるや否や、サッと鮮やかに解離(Fast-off)するのでございます。

ほう……「去り際の鮮やかさ」というわけか。しかし織部殿、それでは効き目が薄いということはないのかのう? 薬というものは、とどまってこそ力をなすものと思うておったが。

それがこの薬の摩訶不思議なところ。 運動を司る場所(線条体)では長居をせず、副作用(錐体外路症状)を避ける一方、静めたい場所(辺縁系)ではしっかりと働きを見せる。まさに、客人の心を見極めて振る舞いを変える名亭主のような動きにございますな。

なるほど。無用な長居は無粋、しかし肝要な場では役を果たす……。調和を重んじる振る舞いじゃのう。して、あちらに並ぶ色とりどりの受容体たちは何じゃ? 随分と賑やかじゃが。

あれこそが多受容体作用(MARTA)の真髄!セロトニン、アドレナリン、ヒスタミン……。単一の標的(D2遮断)では太刀打ちできぬ複雑な病態に対し、あらゆる角度から働きかけ、乱れた神経の回路を整えるのでございます。

ふむ、一対一の勝負ではなく、一座の者すべてに目配りをして、場全体の空気を整えるようなものか。単なる「力」ではなく、多面的な調和で難局を切り拓く……。不格好な歪みの構造の裏にこれほど理にかなった理が隠れておったとは。
クロザリルの構造式
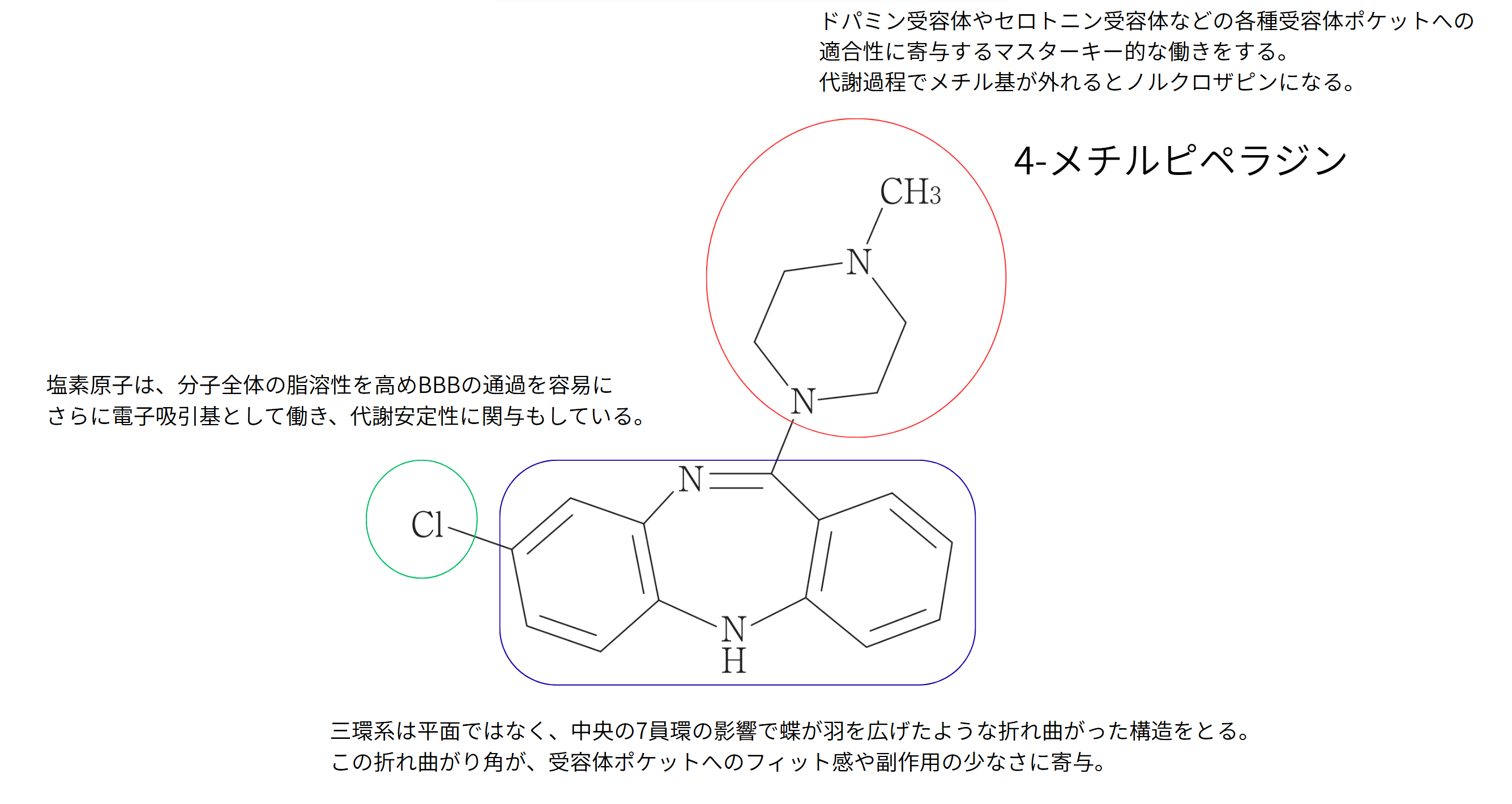
クロザピンがマルチ受容体作用薬(MARTA)と呼ばれる理由は、その構造の柔軟性にある。
緩い結合(Loose binding): D2受容体に対して、クロザピンは速やかに解離する(Fast dissociation)という性質を持つ。これは分子全体の立体障害や電子配置が、D2受容体の深部までガチガチに固定されないよう設計されているため。
多様な親和性: セロトニン、アドレナリン、ヒスタミン、ムスカリンなど、多岐にわたる受容体と相互作用する。これは中央のジアゼピン環と側鎖のピペラジン環が、それぞれの受容体に合わせて微妙に角度を変えられる構造的なゆらぎを持っているため。

宗匠、ご覧くだされ。これがクロザピンという薬の形にございます。中央の七員環がひしゃげて、まるで蝶が羽を広げたような不格好な歪みを持っておりますな。

ほう……これはまた、おかしな形じゃのう。平らでもなければ、丸くもない。ひょうげた茶碗のようにも見えるが、この歪みにはどのような意味があるのじゃ?

この構造的なゆらぎこそが、多様な受容体ポケットに合わせて角度を変え、自在にフィットするマスターキーの役割を果たすのです。

一服の茶を点てる際も、相手に合わせて湯加減を変えるもの。多種多様な相手(受容体)に寄り添うためのゆとりというわけか。しかしこれほど多くの場所に作用しては、かえって執着が過ぎるのではないかのう?

そこがこの薬の真骨頂です。D2受容体に対しては、ガチガチに固執せず速やかに身を引く緩い結合という性質を持っています。深追いしすぎぬ引き際の鮮やかさ……これこそが副作用を抑える秘訣なのです。

「去る者は追わず」か。しがみつかぬからこそ、無用な障り(副作用)を生まぬ。まさに執着を捨てた「和敬清寂」の境地に近い薬かもしれぬ。
適応症:日本vs 米国(FDA)の比較
| 適応症 | 日本 | 米国 |
| 治療抵抗性統合失調症 | ○ | ○ |
| 自殺リスク低減(統合失調症・統合失調感情障害) | × | ○ |
日米で最も重要な相違点は、FDAが2003年に承認した「自殺リスクの低減」適応である。
InterSePT試験(国際的多施設RCT)において、クロザピンが他の抗精神病薬(オランザピン)と比較して自殺未遂・自殺関連行動を有意に減少させることが示された。
日本ではこの適応は承認されていないが、臨床的には自殺リスクの高い統合失調症患者に対してクロザピンを選択する際に、この海外エビデンスが参照されることがある。

治療抵抗性統合失調症には日米とも適応がありますが、米国ではさらにそれらに伴う自殺リスク低減という適応もあります。

自殺企図を減らせるとは驚きじゃのう。そんな薬が存在するとは

FDAが認めた自殺予防の効果を持つ薬は唯一クロザピンだけです。

精神科の薬は直接生命に関わることは少ないイメージじゃが、クロザピンは効果も副作用も命に直結しておるのう。

すさまじい切れ味だった妖刀村正のごとき切れ味を持つ薬がクロザピンです。
Kane et al.1988(NEJM): クロザピン復活の礎となった臨床試験
| 試験名 | 多施設無作為化二重盲検比較試験 |
|---|---|
| 対象 | 治療抵抗性統合失調症患者 268名(3剤以上のAP薬に反応せず) |
| 比較 | クロザピン 600 mg/day vs クロルプロマジン 1800 mg/day(6週間) |
| 主要エンドポイント | BPRS(簡易精神医学評価尺度)での有効率 |
| 結果 | クロザピン:30% 有効 vs クロルプロマジン:4% 有効(p<0.001) |
| 意義 | 治療抵抗性統合失調症に対するクロザピンの優越性を確立し |
この試験の凄さは、その厳格なデザインにある。「なんとなく効かない」ではなく、以下の厳しい基準を満たした患者(268名)だけを対象に。その基準は以下の通り。
- 5年間に3種類の異なる抗精神病薬を試しても効果がない。
- ハロペリドール(高用量)を6週間投与しても改善しない。
- 精神症状評価尺度(BPRS)などで高いスコアを維持している。
そしてその結果に当時の精神医学界は震撼。
有効性
クロザピン群: 30%が「治療反応あり」(BPRSスコア20%以上改善 かつ CGI≤3)
クロルプロマジン群: 4%のみ反応
クロザピンは陽性症状・陰性症状ともに有意に改善
安全性
無顆粒球症リスクが確認されたが、定期的な血液モニタリングで管理可能と結論
「何をしても無駄だ」と思われていた最重症の患者のうち、3人に1人がクロザピンで劇的な改善。
しかも陽性症状(幻覚・妄想)だけでなく、それまで治療が難しいとされていた陰性症状(意欲低下・感情鈍麻)に対しても、クロザピンは優位性を示す。
この結果を受けて、1989年にFDAがクロザピンを承認。その後、世界中で最後の砦として使われるようになった。

宗匠、これこそがこの薬を伝説へと押し上げた戦の記録にございます! 他のあらゆる薬(3剤以上の抗精神病薬)が刃こぼれし、敗退した難攻不落の症例に対し、クロザピンが見事な大金星を挙げたのでございます。

ほう……「3剤試しても効果なし」とは、まさに八方塞がりの状況じゃな。 そのような絶望的な戦場において、この薬はどのような働きを見せたのじゃ?

既存の薬の有効率がわずか4%であったのに対し、クロザピンは30%もの有効率を叩き出したのでございます。 この圧倒的な差、まさに戦の行方を一変させる「逆転の奇策」と言わずして何と言いましょう!

4%と30%……。それはもはや誤差ではなく、全く別の次元の力を持っておるということじゃな。 うわべの数字ではなく、魂を救い出す「本物の力」がそこにあったというわけか。

左様! この試験こそが、一度は表舞台から消えかけたクロザピンを「復活の英雄」へと変えたのでございます。 既存の常識を打ち破り、新たな地平を切り拓くその姿……これこそ「乙」の極み。
用法・用量
| 投与段階 | 投与時期 | 1日あたりの用量(目安) | 投与回数・備考 |
|---|---|---|---|
| 開始期 | 初日 | 12.5mg(25mg錠の半分) | 1日1回経口投与 |
| 2日目 | 25mg | 1日1回経口投与 | |
| 漸増期 | 3日目以降 | 1日25mgずつ増量 | 原則3週間かけて1日200mgまで増量 |
| 維持期 | 維持量 | 200~400mg | 症状に応じて適宜増減 |
| 最高量 | 最高用量 | 600mg | 1日あたりの上限 |
用法:1日量が50mgを超える場合には2〜3回に分けて経口投与
クロザピンの用法・用量が、初日の12.5mg(25mg錠の半分)という極めて微量から開始し、数週間かけて慎重に増量するように詳細に定められているのには、「生命に関わる重篤な副作用を回避し、安全に治療を継続するため」という明確な理由がある。
クロザピンは、投与初期に起立性低血圧、徐脈、失神などの循環器系の副作用を引き起こすリスクが高い。これらの発現頻度や程度は、開始用量の多さや増量のスピードに強く依存することが分かっている。
そのため、まずは目標とする治療用量よりも大幅に低い用量(12.5mg)から開始し、体を少しずつ薬に慣らしていく必要がある。
痙攣(てんかん発作)を引き起こす性質もあり、投与量が多くなるほど発生しやすくなる(用量依存性)という特徴がある。
一気に増量してしまうと脳の痙攣閾値が急激に下がり、発作を誘発する危険が高まるため、4日以上の間隔をあけて1日100mgを超えない幅で少しずつ増やすよう厳格に決められている。
致死的な副作用である無顆粒球症や心筋炎の多くは、投与開始から18週間以内に発現する傾向がある。 このため、用法・用量には「原則として開始18週間は入院管理下で投与する」という規定がセットになっている。

初日は最小錠剤の25mg錠を更に半分に割って服用とか慎重じゃのう。

クロザピンは無顆粒球症をはじめとするシビアな副作用が山盛りなので厳しく服用作用が決められています。

50mgを超えたら1日2~3回に分けて服用するのは、何か理があるんかのう?

1回の服用による血中濃度の急激な上昇を抑え、循環器への負担を分散させるためです。

どんなに分散して慎重に増量しても1日600mgまでしか服用できんのじゃな。

米国では1日900mg(朝450mg・夕450mg)まで認められていますが日本は600mgまでです。
重大な副作用:無顆粒球症
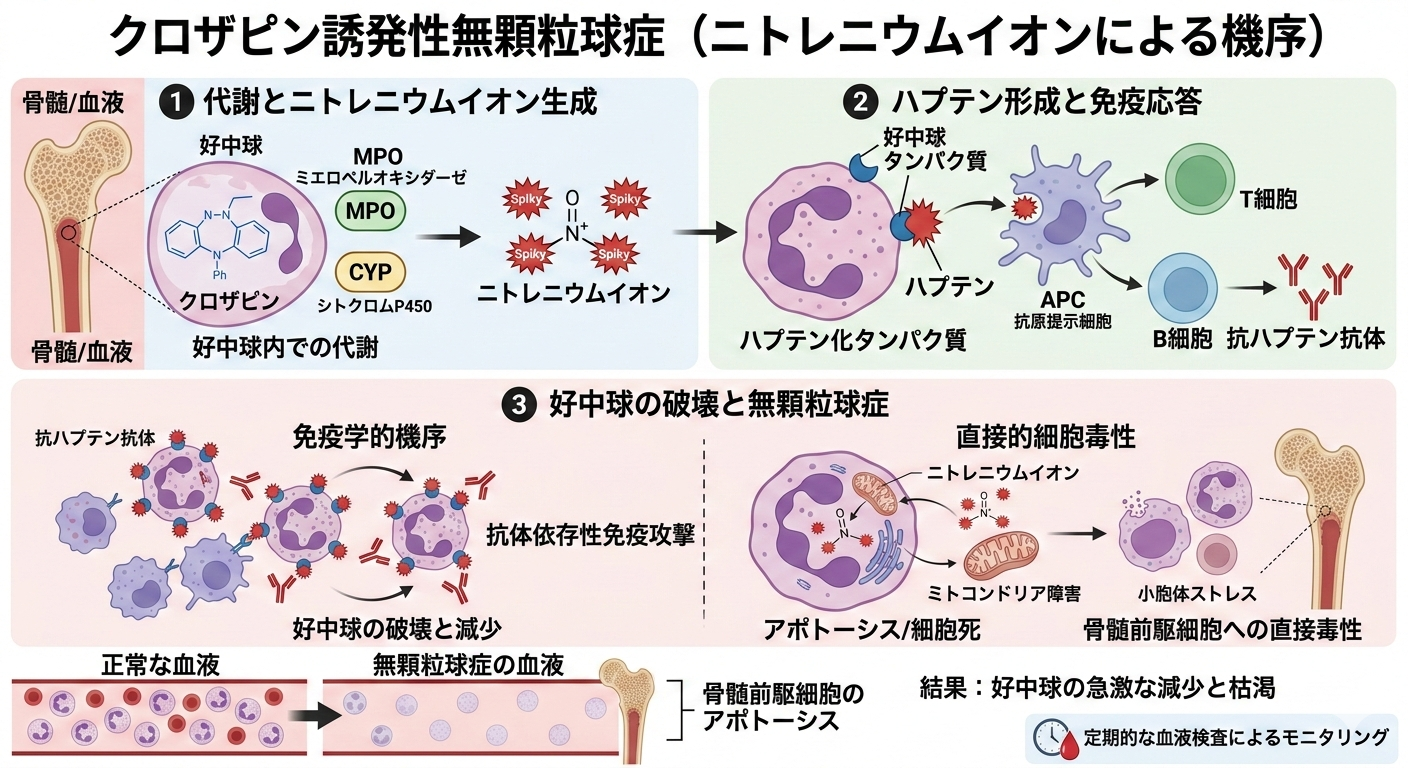
無顆粒球症は、好中球数が 500/mm3 未満に減少した状態を指す。この状態になると、普段なら何でもない菌による感染症が致命的になり得る。発症頻度は日本国内のデータだと約 0.7%〜1.0% 程度と報告されている。
発症時期は投与開始から18週以内に発生するリスクが最も高く、特に最初の数ヶ月は厳重な警戒が必要。
毒性メカニズムは完全には解明されていないが、クロザピンが代謝される過程で生じる反応性代謝物(ニトレニウムイオンなど)による骨髄毒性や、免疫介在性の反応が関与していると考えられている。

宗匠、これがこの名刀が「妖刀」とも呼ばれる所以……「無顆粒球症」の理(ことわり)にございます。薬が代謝される際、好中球という名の「守り手」を、自らの免疫が敵と見誤り、壊してしまうことがあるのです。

ほう……。本来、己を守るはずの兵たちが、己自身を攻め滅ぼすとは。それでは、門は開かれ、外敵(菌)が入り放題になってしまうのではないかのう?

左様。普段は何でもない菌にさえ、命を脅かされるほど無防備な状態になりますな。国内のデータでも約0.7%~1.0%程度の頻度で起こるとされており、特に使い始めの18週間以内は、一刻の猶予もならぬ厳戒態勢が必要です。

ふむ。一服の茶を愉しむには、まず身の安全が保たれてこそ。これほど鋭き刃を振るうには、その「守り手」の数を常に数え、異変を見逃さぬ「研ぎ(血液検査)」が肝要というわけじゃな。

定期的な検査こそが、この名刀を正しく扱うための「作法」のように思えます。手間を惜しんで命を落としては、それこそ「無粋」の極み。これこそが、この業物を使いこなすための唯一の道にございます。
特徴的な副作用
- 流涎
- 心筋炎・心筋症
- てんかん発作(けいれん)
流涎(流涎過多、唾液分泌亢進)は、投与された患者の約31〜48%に認められる非常に頻度の高い副作用で、特に夜間や安静時に多く見られる。
通常、多くの抗精神病薬は抗コリン作用(ムスカリン受容体遮断)により口内乾燥を引き起こすが、クロザピンの場合は逆にムスカリン受容体を刺激することで唾液分泌を促すと推測されている。
クロザピンの主要な活性代謝物であるN-脱メチルクロザピン(NDMC)は、ムスカリンM1受容体に対する部分的作動薬(パーシャルアゴニスト)として働く性質を持っている。この作用が唾液腺を刺激し過剰な分泌を引き起こす因子の一つと考えられている。
抗ムスカリン薬(ピレンゼピンやプロパンテリンなど)の投与によって流涎症状が改善することから、このムスカリン受容体刺激の機序が裏付けられている。対処法としてはシンプルに睡眠時に枕の下にタオルなどを敷いておくと良い。
心筋炎・心筋症の正確な発症機序は現時点でも完全には解明されていない。しかし発症に関与していると考えられるリスク因子や推測される機序はいくつか考えられる。
第一に本剤の急速な増量が心筋炎の発症リスクを上昇させる。そのため、国内の用法・用量では、初日12.5mgという低用量から開始し、3週間以上かけて慎重に増量するよう定められている。
併用薬の影響も指摘されており、特にバルプロ酸との併用が心筋炎の発症率を上昇させる可能性があるとの報告がある。
心筋炎・心筋症ともに男性での発現リスクが高い傾向が認められている(心筋症では女性の約4倍との報告あり)。心筋炎による死亡リスクとの関連としてクレアチンキナーゼ(CK)の高値などが挙げられている。
てんかん発作のリスクは、投与量および血中濃度に強く依存し投与量が多くなるほど、また血中濃度が高くなるほど発症のリスクが上昇。特に投与初期の急激な用量の漸増は、発作を誘発する大きな要因。
クロザピンはデルタ波やシータ波を増加させ、優位なアルファ波を遅らせるほか、棘徐波複合などの異常な脳波活動を発現させる傾向がある。
てんかんの既往歴がある患者、頭部外傷や中枢神経系疾患を持つ患者、アルコール乱用者、あるいは痙攣閾値を下げる他の薬剤を服用している患者ではリスクがさらに高まる。

ふむ。知れば知るほどこのクロザピンという薬は、もはや単なる道具ではないようじゃのう。

おっしゃる通り。これは覚悟を問う薬です。

副作用という名の荒波を越え、それでもなお、この黒を選ばざるを得ぬ者がおる。すべてを失いかけた者が、最後に手にする「一服の安らぎ」……。そのためならば、この危うい器を愛でることも、また一つの道なのかもしれぬのう 。
クロザリル患者モニタリングサービス(CPMS)
クロザリル患者モニタリングサービス(CPMS)は、統合失調症治療薬クロザピンを安全に使用するために義務付けられた、日本独自の厳格な管理システム。
この薬は非常に強力な効果を持つ反面、「無顆粒球症」などの重篤な副作用のリスクがあるため、医師・薬剤師・メーカーが連携して患者の状態を監視するシステムである。クロザリルを処方・調剤するためには、定期的な血液検査(白血球数および好中球数)が不可欠。
病院(医療機関)に課せられた義務
- 施設とスタッフの事前登録: CPMS登録医療機関(または通院医療機関)として承認を受ける必要
- 検査体制の確保: 採血日当日に血液検査(白血球数・好中球数)および血糖検査の結果を得られる体制
- 他科との医療連携: 血液内科医や糖尿病内科医と連携し、治療を受けられる体制を構築し、医療連携手順書を作成
- eCPMSの導入と運用: 患者情報の登録や検査結果の報告を行うITシステム(eCPMS)を導入
- 原則18週間の入院管理: 副作用が発現しやすい投与初期の安全を確保するため
- モニタリング報告: CPMS規定の頻度で検査を実施し、採血当日中にその結果と処方可否判定をeCPMSで報告
調剤薬局に課せられた義務
- 施設と薬剤師の登録: CPMS登録保険薬局の承認を受け、Web講習を修了したクロザリル管理薬剤師を2名以上配置
- 取扱い手順書の作成: 薬局内での適正な取り扱いを定めた手順書を作成
- 処方元医療機関との連携: 処方元の医療機関を連携医療機関としてあわせて登録
- 調剤前のeCPMS確認: 調剤前にeCPMSを確認し、血液検査が適正に行われ処方可能と判定されていることを確認
- 残薬の回収と廃棄: 投与が中止された患者がいる場合、速やかにその残薬を回収し、廃棄
患者に課せられた義務
- 文書による同意: 本剤の有効性とリスク、血液検査の必要性を理解した上で、文書による服薬同意
- 定期的な検査受診: CPMSで規定された頻度に従い、白血球数・好中球数および血糖値の検査を必ず受ける
- CLO CARD(患者携帯用連絡カード): 外来治療移行後は、緊急時に他院でも本剤の服用がわかるよう、常に携帯

ふむ……。「恐ろしい」と遠ざけるのは容易いが、これほどの規律(ルール)に守られているからこそ、深淵のような病の中に「一服の安らぎ」を見出せるのかもしれぬのう 。

左様でございます、宗匠。この窮屈にも見えるシステムこそが、実は患者さんを「安心」という名の大きな懐で包み込んでいるのです。


コメント